Utangulizi
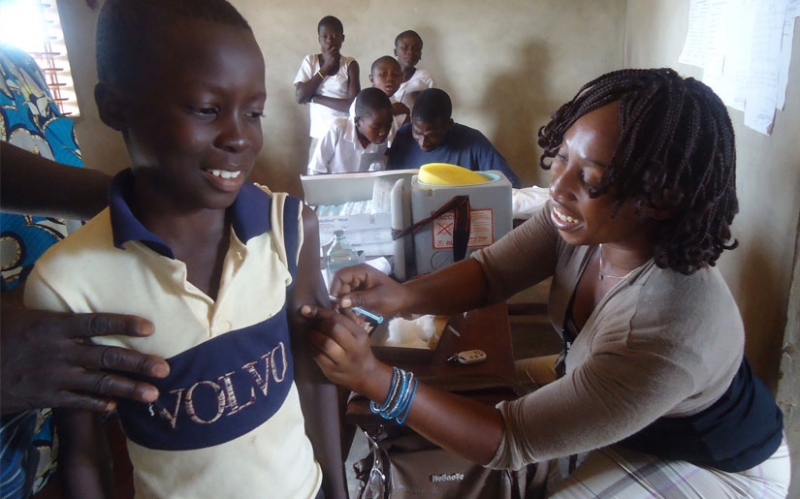
Saratani ya shingo ya kizazi ni saratani inayoongoza kwa kusababisha vifo vya wanawake wengi duniani. Inakadiriwa kuwa asilimia 85 ya vifo hivi hutokea katika nchi zinazoendelea. Kwa Tanzania, wastani wa wanawake 6,241 huugua saratani hii kila mwaka, ambapo 4,355 kati yao hufa, hii ni kwa mujibu wa ripoti ya shirika la afya duniani (W.H.O) ya mwaka 2010
Saratani ya shingo ya kizazi ndio saratani ya kwanza kwa wanawake nchini Tanzania, na Saratani namba moja kwa wanawake walio kati ya umri wa miaka 15 hadi 44. Tanzania ina wanawake milioni 10.97 walio na umri wa miaka 15 na kuendelea, ambao wako kwenye hatari kubwa ya kupata saratani hii. Kwa afrika mashariki, asilimia 33.6 ya wanawake wote, wanasadikiwa kuwa na virusi aina ya human papilloma virus ambavyo ndio visababishi vya ugonjwa huu.
Je nini kinasababisha saratani ya shingo ya kizazi?
Maambukizi ya human papilloma virus ndio yanayosababisha saratani ya shingo ya kizazi. Kuna zaidi ya aina 150 ya virusi hivi vya human papilloma virus, ambapo aina tatu (yaani ainaya 26,53,66) ndio venye hatari sana ya kusababisha ugonjwa huu, aina ya 16 na 18 ndivyo vinavyojulikana kusababisha zaidi ya asilimia 70 ya ugonjwa wa saratani ya shingo ya kizazi. Virusi hivi huambukizwa kwa njia ya kujamiana au kugusana kwa ngozi ya mtu mmoja na mwengine, na huambukiza wanaume na wanawake.
Vihatarishi vya saratani ya shingo ya kizazi
- Kuanza kufanya ngono mapema – Wanawake wanaoanza kujamiana wakiwa na umri wa miaka 16 wako kwenye hatari baadae kupata saratani ya shingo ya kizazi.
- Kuwa na wapenzi wengi – Mwanamke mwenye wapenzi wengi au mwenye mwanamume mwenye wapenzi wengi yupo kwenye hatari ya kupata ugonjwa huu. Utumiaji wa kondomu hupunguza hatari ya kupata saratani hii, lakini ikumbukwe ya kwamba kondomu sio kinga ya ugonjwa huu.
- Maambukizi ya human papilloma virus
- Uvutaji sigara – Kemikali zilizopo kwenye sigara huchanganyikana na seli au chembechembe za shingo ya kizazi hivyo kuleta mabadiliko katika shingo ya kizazi hatimaye kusababisha saratani.
- Utumiaji wa vidonge vya kupanga uzazi kwa muda mrefu hasa wale wanaotumia kwa zaidi ya miaka mitano (miaka 5)
- Ugonjwa wa genital warts ( dalili ni matezi na muda mwingine vidonda katika sehemu ya siri ya mwanamke). Hii husababishwa na virusi vya human papilloma virus.
- Lishe duni au utapia mlo
Ugonjwa wa Uti wa mgongo husababishwa na nini?
Ugonjwa huu husababishwa na vimelea mbalimbali vya makundi ya bakteria, virus na hata fungus. Tukivigawanya visababishi hivi katika makundi haya, tutaona kuwa bakteria wanaosababisha ugonjwa wa uti wa mgongo ni kama vile; bakteria wajulikanao kama Beta-streptococci, Hemophilus influenza, Escherichia coli, Listeria monocytogenes, Neisseria meningitides, Streptococci pneumoniae pamoja na Mycobacteria tuberculosis, ambao pia ni maarufu kwa kusababisha ugonjwa wa kifua kikuu.
Aidha kutoka kundi la virus, virus wanaojulikana kwa kusababisha ugonjwa huu wa uti wa mgongo ni pamoja na Herpes simplex type 2, HIV pamoja na Varicella zoster.
Vimelea vya fungus ambavyo hujulikana kwa kusababisha ugonjwa wa uti wa mgongo ni pamoja na wale wajulikanao kama Coccoidiodomycosis pamoja na Cryptococci meningetides.
Dalili za ugonjwa wa uti wa mgongo
Dalili na viashiria vya uti wa mgongo ni pamoja na
- Shingo kukakamaa na kuwa ngumu isivyo kawaida
- Mgonjwa kujihisi homa kali
- Maumivu makali ya kichwa
- Mgonjwa kupoteza fahamu
- Mgonjwa kupatwa na degedege (seizures) na mwili kukakamaa
- Mgonjwa kushindwa kuvumilia mwanga (photophobia)
- Mgonjwa kutoweza kukaa sehemu yenye makelele (phonophobia)
- Kwa watoto, kuvimba utosi
Aidha, wakati wa kumfanyia mgonjwa uchunguzi, daktari anaweza kuangalia pia viashiria vingine vinavyoonesha kuwepo kwa ugonjwa wa uti wa mgongo. Ishara hizi ni kama vile
- Mgonjwa uhisi maumivu kwenye uti wa mgongo yanayozuia kukunjua goti wakati anapofanyiwa uchunguzi wa kukunjua goti lake (pain limits passive extension of the knee). Ishara hii huitwa ishara ya Kerning au Kerning's sign.
- Wakati mwingine mgonjwa anapoelekezwa kujitahidi kukunja shingo, miguu (yaani paja pamoja na goti) navyo hujikunja pia (flexion of the neck causes involuntary flexion of the knee and hip). Ishara hii huitwa ishara ya Brudzinski au Brudzinski’s sign.
Matokeo haya yaliyochapishwa kwenye jarida la utafiti wa kisayansi la Cell Regeneration, yalionyesha kuwa mkojo unaweza kutumika kuunda celi ambazo zinaweza kutumika kukuza vimelea vinavyofanana kama meno.
Wanasayansi kutoka China waliofanya utafiti huo wanatumai kuwa utafiti huu unaweza kutumika kuwapa watu wasio na meno fursa ya kuwa nayo.Hata hivyo watafiti wa celi za mwili, wanaonya kuwa utafiti huu unakabiliwa na changamoto nyingi.
Vikundi vya wanasayansi kote duniani wanatafuta mbinu za kukuza meno kwa njia ya mahabara ili kukabiliana na tatizo la wazee kung'oka meno na hata wale wanaong'oka meno kutokana na afya mbaya.
Seli zijulikanazo kama Stem cells ambazo wanasayansi wanaweza kutumia kukuza aina yoyote ya seli, hutumika sana katika sekta ya utafiti. Wanasayansi wa China waliofanya utafiti huo, walitumia mkojo wa binadamu, mwanzoni mwa utafiti wao.
Mojawapo kati ya magonjwa yanayohusishwa na umaskini na uchafu wa kupindukia ni ugonjwa wa Kipindupindu. Inaripotiwa kuwa Kipingupindu ni miongoni mwa magonjwa ambayo huathiri jamii maskini zaidi kwa kiasi kikubwa hasa hasa kwenye nchi zinazoendelea, kiasi kwamba Shirika la Afya Duniani (WHO) limeuweka ugonjwa huu kama mojawapo ya viashiria vya maendeleo ya jamii husika. Nchini Tanzania hususani katika jiji la kibiashara la Dar es Salaam, haishangazi basi kusikia kila mwaka kuna mlipuko wa ugonjwa huu pamoja na juhudi kubwa za serikali na mamlaka zake kujitahidi kuhimiza wananchi kupambana na ugonjwa huu.
Kwanini nchi zinazoendelea?
Moja wapo ya changamoto zinazokabili nchi zinazoendelea ni jamii kutokuwa na uhakika wa kupata Maji safi na salama, pamoja na kutokuwa na mazingira safi kwa ujumla. Ndio maana mpaka leo nchi zinazoendelea ndizo zinazokumbwa na mlipuko wa kipundupindu au huwa katika hatari ya mlipuko wa ugonjwa huo.
Prostatitis ni ugonjwa unaosababishwa na maambukizi ya vimelea vya bakteria katika tezi dume (prostate) kwa wanaume.
Kuna aina kuu nne za ugonjwa huu wa prostatitis
1. Maambukizi ya ghafla ya tezi dume (Acute bacterial prostatitis)
2. Maambukizi sugu ya tezi dume (Chronic bacterial prostatitis)
3. Chronic prostatitis without infection/Chronic pelvic pain syndrome/chronic non bacterial prostatitis
4. Asymptomatic inflammatory prostatitis
Tuangalie aina moja baada ya nyingine za ugonjwa huu
Maambukizi ya ghafla ya tezi dume (Acute bacterial prostatitis)
Ni maambukizi ya tezi dume yanayosababishwa na vimelea vya bakteria aina ya E.coli, Klebsiella, Proteus, Pseudomonas, Enterobacter, Staphylococcus aureus, Enterococcus, Serratia na vimelea vinavyosababisha magonjwa ya zinaa. Maambukizi haya yanaweza kufika katika tezi dume moja kwa moja kupitia kwenye damu, au kutoka kwenye kiungo kilicho na maambukizi karibu na tezi dume au huweza kufika kwenye tezi dume kutokana na athari za kufanyiwa kipimo cha kuchukua nyama ya tezi dume kuipeleka maabara kwa uangalizi zaidi au kwa lugha ya kitaalamu tunaita prostate biopsy.
Dalili na viashiria vya maambukizi ya ghafla ya tezi dume
- Homa
- Kuhisi baridi
- Kutetemeka kutokana na baridi
- Maumivu chini ya mgongo
- Maumivu katika maeneo ya sehemu za siri
- Kupata haja ndogo /kukojoa mara kwa mara
- Kupata haja ndogo wakati wa usiku inayomfanya mtu kushindwa kuivumilia na hivyo kukimbia chooni
- Maumivu/kichomi wakati wa kukojoa/haja ndogo
- Maumivu ya mwili mzima
Kwa muda mrefu sana wanawake wamekuwa wakitumia parachichi kama nyenzo mojawapo ya urembo ima kwa kupaka kwenye uso au nywele bila kuwa na uhakika kama kweli parachichi husaidia katika kurutubisha nywele na ngozi ya kwenye uso.
![]()
Swali ni je ni wangapi wanajua faida za parachichi kiafya, hususani faida ya kuukinga mwili dhidhi ya kemikali hatari pamoja na kumfanya mtu kuonekana kijana?
Wanasayansi wa chuo kikuu cha Michoacana de San Nicolas de Hidalgo cha nchini Mexico wamesema ya kwamba parachichi husaidia katika kuukinga mwili dhidhi ya kemikali hatari (free radicals) na hivyo kuweka kinga dhidhi ya magonjwa mengi pamoja na kumfanya mtu kuonekana kijana (fight against ageing). Wanasayansi hao wamesema kwamba mafuta yanayopatikana katika parachichi yanauwezo wa kupenya hadi ndani ya injini inayotengeneza nishati mwilini inayopatikana katika seli inayojulikana kama mitochondria.
Free radicals ni kemikali zinazosababisha magonjwa mengi yakiwemo baadhi ya saratani, huharibu mishipa ya damu ya ateri (arteries), pamoja na kumfanya mtu kuzeeka haraka. Mafuta yanayopatikana katika baadhi ya mboga za majani, matunda na nyanya/tungule (tomatoes) yanauwezo wa kupambana na kemikali hizi hatari lakini mafuta haya hushindwa kuingia ndani ya mitochondria ambapo ndio kuna kemikali hizi hatari kwa wingi.
Mtafiti Christian Cortes-Rojo kutoka chuo kikuu hicho cha Mexico ambaye ndiye alifanya utafiti huu, alisema ‘’Anti-oxidants zinazopatikana katika mboga za majani na matunda mengi haziwezi kupenya ndani ya mitochondria na hivyo kushindwa kudhibiti kemikali hatari ndani ya mitochondria hizo. Hivyo kusababisha kemikali hizo hatari kuendelea kushambulia mitochondria na kuziharibu, matokeo yake ni kuwa nishati haitolewi tena kutoka kwenye mitochondria na seli hushindwa kufanya kazi na kufa.”

Kwa muda mrefu sana wanawake wamekuwa wakitumia parachichi kama nyenzo mojawapo ya urembo ima kwa kupaka kwenye uso au nywele bila kuwa na uhakika kama kweli parachichi husaidia katika kurutubisha nywele na ngozi ya kwenye uso, swali ni je ni wangapi wanajua faida za parachichi kiafya, hususani faida ya kuukinga mwili dhidhi ya kemikali hatari pamoja na kumfanya mtu kuonekana kijana?
Wanasayansi wa chuo kikuu cha Michoacana de San Nicolas de Hidalgo cha nchini Mexico wamesema ya kwamba parachichi husaidia katika kuukinga mwili dhidhi ya kemikali hatari (free radicals) na hivyo kuweka kinga dhidhi ya magonjwa mengi pamoja na kumfanya mtu kuonekana kijana (fight against ageing). Wanasayansi hao wamesema kwamba mafuta yanayopatikana katika parachichi yanauwezo wa kupenya hadi ndani ya injini inayotengeneza nishati mwilini inayopatikana katika seli inayojulikana kama mitochondria.
Utangulizi
Saratani ya koo ni miongoni mwa magonjwa ya kutisha. Ingawa baadhi ya wagonjwa wa saratani ya koo wanaweza kutibiwa na kupona kabisa, kuna mjadala miongoni mwa matabibu juu ya tiba sahihi ya ugonjwa huu. Bila kujali ni aina gani inayotumika, karibu aina zote za tiba za saratani hii huwa na madhara kwa mgonjwa na wakati mwingine kusababisha kifo badala ya kuponya.
Muundo wa Koo
Ili tuweze kujadili vizuri ugonjwa huu, ni vema kwanza tuangalie muundo wa koo. Koo ni sehemu mojawapo ya mfumo wa chakula likiwa na urefu wa takribani sentimita 25 kuanzia mdomoni mpaka kwenye mfuko wa tumbo yaani stomach.
Ukuta wa koo unajengwa na tando (layers). Tando hizi zimetengenezwa kwa aina tofauti ya chembe hai au seli ambazo kila moja ina kazi zake maalum. Sehemu ya ndani kabisa ya ukuta wa koo huitwa mucosa ambayo hufanya kazi ya kulowanisha chakula ili kiweze kupita vizuri kuelekea kwenye mfuko wa chakula.
Chini ya utando huu, kuna utando mwingine unaoitwa submucosa ambao umejaa tezi zenye kuzalisha ute unaoitwa mucus ulio na kazi ya kulainisha koo na kulifanya liwe na hali ya umajimaji muda wote. Utando wa tatu unajulikana kama muscle layer. Utando huu umejaa misuli inayosaidia koo kusukuma chakula kuelekea tumboni. Utando wa juu kabisa unaolizunguka koo huitwa outer layer ambao una kazi ya kulinda koo kwa ujumla.
Tunashukuru kwa mtandao kwani habari zinasambaa haraka kama mwanga. Hata hivyo, uvumi, imani potofu vinasambaa kwa kasi ile ile pia. Hii inahusisha imani potofu kuhusu afya ya kinywa na meno. Kwa hiyo,
Nafikiri ni bora kuchukua muda kidogo kuweka baadhi mambo sawa kuhusu afya ya kinywa na meno.
Baadhi ya imani potofu ni kama ifuatavyo
POTOFU: Kupiga mswaki mara nyingi na kwa nguvu huzuia kuoza kwa meno
UKWELI: Si mara ngapi unapiga mswaki na nguvu gani inatumika, suala ni unapigaje mswaki. Kupiga mswaki mara nyingi na kwa maguvu kunaweza kupelekea kukwangua sehemu ngumu ya nje ya jino, kulifanya laini na hatimaye kuuma au hata kuvunjika. Kupiga mswaki mara mbili, taratibu na kwa njia sahihi ndicho kinachosaidia meno kuwa na afya
POTOFU: Huna haja ya kumuona tabibu wa meno kama hujaona au kuhisi una tatizo la meno.
UKWELI: Kila mtu anatakiwa kumuona tabibu wa meno angalau mara mbili kwa mwaka bila kujali meno yake yanaonekana vizuri au imara kiasi gani.Si meno yote yanayoonekana mazuri na imara ni mazima, mengine yanaweza kuwa yameoza katika maeneo usiyoweza ona kama chini ya fizi na kwenye mizizi, si hivyo tu hata uoto mpya (neoplasm) uweza kugundulika mapema kabla ya kufanya uaribifu mkubwa kama utachunguzwa na wataalamu. Kumbuka pia mangonjwa ya mifumo mingine kama ukimwi, kisukari na mengine mengi hujidhihirisha mapema kinywani kabla mgonjwa hajapata dalili zingine.
Neno syndrome humaanisha mkusanyiko wa dalili au magonjwa kadhaa ili kufanya ugonjwa mmoja.
Ugonjwa wa Nephrotic syndrome ni hali ya maradhi inayokumba figo na kusababisha kupoteza kiasi kingi cha protini kutoka kwenye damu kuingia kwenye mkojo. Kiasi cha protini kinachopotea ni wastani wa gram 3.5 kwa siku kwa kila mita za mraba 1.73 za mwili.
Chujio za figo (glomeruli) huwa na vitundu vidogo vidogo viitwavyo podocytes ambavyo hufanya kazi ya kuchuja uchafu na sumu nyingine kutoka mwilini na kuzitoa nje. Vitundu hivi vina uwezo wa kuzuia protini isichujwe kuingia kwenye mkojo. Hata hivyo, figo zenye Nephrotic syndrome huwa na podocytes kubwa kiasi cha kuweza kupitisha protini za ukubwa mbalimbali (zikiwepo albumin ambazo ni protini zenye kipenyo kikubwa zaidi). Pamoja na kuharibika huku kwa chujio, podocytes bado hazina ukubwa wa kuweza kupitisha seli nyekundu za damu ndiyo maana mkojo wa mgonjwa wa Nephrotic syndrome hauna damu ndani yake.
Ukubwa wa tatizo
Nephrotic syndrome huathiri karibu watu wa rika zote. Hata hivyo watoto walio katika umri wa miaka 2 mpaka sita ndiyo waathirika wakuu wa ugonjwa huu. Ugonjwa huu umeonekana kuwapata zaidi watoto wa kiume kuliko wa kike.
Visababishi vya Nephrotic syndrome
Visababishi vya Nephrotic syndrome vimegawanyika katika makundi mawili; yale yanayosababishwa na magonjwa yaliyo ndani ya figo zenyewe (primary nephrotic syndrome), au yale yanayosababishwa na magonjwa yaliyo nje ya figo (secondary nephotic syndrome).