Ni moja kati ya magonjwa sugu yahusuyo mfumo wa kinga ya mwili kushambulia mwili wako na huwa na mtindo wa kuwa na kipindi cha kupata nafuu na kuwa kama umepona na kipindi cha kushambulia na kuwa hoi.
Huathiri zaidi wanawake, hadi asilimia 90 ya wagonjwa huwa wanawake. Na mara nyingi huanza kwenye umri wa uwezo wa ubebaji mimba.
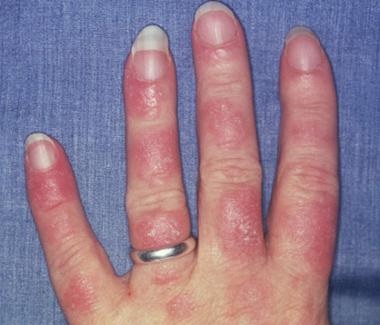
Vipele ambavyo hutokea kipindi cha jua huathiri Ngozi (picha kwa hisani ya Dr. Erik Stratman, Marshfield Clinic)
Dalili
Ugonjwa huu huathiri karibu kila kiungo kwenye mwili
Dalili 3 kubwa ambazo hutokea ni:
- Homa
- Maumivu ya viungo
- Vipele
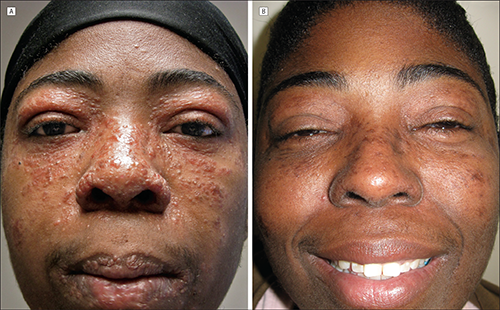
Picha inaonyesha vipele usoni hasa kwenye mashavu na pua kitalaamu Butterfly rash (Picha Kwa hisani ya affordablehealthinsurance.org)
Dalili nyingine ni:
- Uchovu
- Kupungua uzito
- Figo kushindwa kufanya kazi vizuri
- Dege dege
- Maji kujaa kwenye mapafu, shinikizo la mapafu
- Maumivu ya tumbo, kichefu chefu
- Upungu wa damu, upungufu wa chembe chembe sahani
Vipimo:
Vipimo vya uhakika kuthibitisha ugonjwa huu ni;
- Kipimo cha vinasaba kitaalamu double strand DNA antibodies na
- Kingine kitaalamu Antinuclear antibody (ANA)
Vipimo vingine ni:
- CBC- kujua wingi wa damu, na chembe chembe sahani
- Kipimo cha damu kujua uwezo wa figo kufanya kazi (RFT)
- Kipimo cha damu cha kujua uwezo wa ini kufanya kazi (LFT)
Matibabu:
Ugonjwa huu hauna tiba ziaidi ni kutibu dalili na kupunguza makali yake
Moja kati ya dawa ambazo hutumika ni:
- Dawa za malaria - ambazo husaidia kupunguza makali yak inga kuushambulia mwili bila kuishusha kinga ya mwili. Dawa hizi pia huzuia na kutibu vipele ambavyo husababishwa na ugonjwa huu. Mfano wa dawa hizi ni: Hydroxychloroquine sulfate (Plaquenil)
- Dawa za maumivu- ambazo husaidia kupunguza homa, maumivu ya kichwa na maumivu ya viungo. Mfano wa dawa hizi ni: Ibuprofen (advil, motrin)
- Dawa za kupunguza kinga ya mwili- dawa hizi hupunguza kinga ya mwili hivyo kupunguza makali ya kushambulia mwili hivyo kupunguza makali ya ugonjwa, mfano wa dawa hizi ni: cyclophosphamide na methotrexate
- Na kutibu kila dalili zitakazo jitokeza ipasavyo
Moja ya matatizo yanayoathiri sana jamii kubwa ya watanzania hususani watoto ni ugonjwa wa sickle cell. Ugonjwa huu wa kinasaba huathiri hemoglobin, sehemu iliyo muhimu sana katika muundo na ufanisi wa chembe nyekundu za damu.
Kazi kuu ya hemoglobin katika chembe nyekundu za damu ni kubeba, kusafirisha na kusambaza wa hewa ya oksijeni katika mwilini.
Watu wenye ugonjwa huu, hupata mabadiliko ya vinasaba ambayo hutokea katika nafasi ya sita ya mnyororo wa beta globin (beta chain) katika hemoglobin ambapo kiasili cha valine ambacho ni mojawapo ya tindikali muhimu za amino (amino acid) huchukua nafasi ya kiasili cha glutamate na hivyo kubadili kabisa umbo la chembechembe nyekundu za damu na kuzifanya zishindwe kufanya kazi zake vile inavyopaswa.
Kuna aina mbali mbali za sickle cell, nazo ni HbSS, HbAS, HbSC, HbSD na HbSO. HbSS huwaathiri watu wengi zaidi wakati wenye HbAS huitwa carriers au sickle cell traits kwa vile ndiyo wanaobeba tatizo hili la kijenetekia na kueneza kwa wengine ingawa wao mara nyingi kama siyo zote hawaoneshi dalili zozote za ugonjwa huu.
Dalili za ugonjwa wa sickle cell ni zipi?
Dalili za ugonjwa wa sickle cell hutegemea sana na kiwango cha uathirikaji wa chembe nyekundu za damu.
Kiujumla dalili zinaweza kuwa ni zile zinazohusiana na upungufu wa chembe nyekundu za damu mwilini yaani anemia, unaotokana na kuharibika kwa chembe hizo. Hizi ni pamoja na
- Kushindwa kupumua vizuri
- Kizunguzungu
- Maumivu ya kichwa
- Ubaridi katika viganja na miguuni
- Unjano katika macho na ngozi au jaundice
- Weupe katika viganja, na eneo la macho liitwalo conjuctiva, ulimi na midomo
- Maumivu ya tumbo
- Homa
- Maumivu ya viungo (joint pains)
- Maumivu ya kifua
- Damu katika mkojo (hematuria)
Tatizo hili la kujikojolea bila sababu yoyote ya msingi ni tatizo linaloathiri watu wengi sana na ambalo huleta usumbufu na aibu kubwa kama litampata mtu. Tatizo hili huwakumba sana wanawake kuliko wanaume na inakisiwa kuwa asilimia 35 ya watu walio na umri zaidi ya miaka 60 wana tatizo hili, kati ya hawa wanawake ni mara mbili ya wanaume wanaopata tatizo hili.
- Jinsia – Hutokea zaidi kwa wanawake kuliko wanaume (stress incontinence), kutokana na ujauzito, kujifungua, wanawake ambao wameacha kupata hedhi (menopausal women) na maumbile ya kawaida ya mwanamke (normal female anatomy), hata hivyo, urinary incontinence huwa zaidi kwa wanaume wenye matatizo ya kwenye tezi dume (prostate) kama saratani ya tezi dume, uvimbe katika tezi dume (BPH) nk.
- Umri – Kutokana na kuongeza umri, muscle za kwenye kibofu cha mkojo na kwenye mrija wa kupitisha mkojo yaani urethra, zinaanza kuwa legevu (weak) na hivyo kusababisha mtu kushindwa kuzuia mkojo au kujikojolea. Hii haimanishi ya kwamba kila mtu ambaye ana umri mkubwa hupata tatizo hili, la hasha, linaweza kuonekana kwa baadhi tu ya watu wenye umri mkubwa. Mara nyingi huonekana kwa watoto wadogo au wachanga kutokana na kutokukomaa kwa viungo vyao (kibofu cha mkojo na mrija wa kupitisha mkojo)
- Uzito uliopitiliza – Kuwa na uzito uliopitiliza (obesity) ni moja ya chanzo kinachochangia kutokea kwa tatizo hili kwani uzito huu huongeza shinikizo katika kibofu cha mkojo na kufanya muscle zinazozunguka kibofu hiki kuwa legevu na matokeo yake ni mtu kujikojolea pindi anapopiga chafya au kukohoa
Utangulizi
Figo ni miongoni mwa viungo muhimu sana katika mfumo wa utendaji kazi wa mwili wa binadamu. Kwa kawaida, mwili wa binadamu una figo mbili zenye maumbo yanayofanana kama yale ya maharage, yakiwa yamejificha nje ya utando unaozunguka tumbo, chini kidogo ya mbavu za chini.
Kazi za figo
Kazi kuu za figo ni kuchuja vitu mbalimbali pamoja na sumu kadhaa katika damu na hivyo kusaidia katika kuhifadhi na kuthibiti kiwango cha maji na madini (electrolytes) mwilini. Katika kutekeleza hayo, figo huchuja vitu hivyo pamoja na maji yaliyo mwilini na kutengeneza mkojo, huchuja pia maji yasiyohitajika mwilini huku yakinyonya madini na kemikali muhimu kuzirudisha katika mzunguko wa damu na kutoa nje uchafu usiohitajika.
Kazi nyingine za figo ni
- Kurekebisha na kuthibiti kiasi cha vitu mbalimbali katika damu pamoja na kiasi cha maji katika mwili
- Husaidia kutengeneza kiasili cha erythropoietin ambacho ni muhimu sana katika utengenezaji wa chembe nyekundu za damu.
- Husaidia uzalishaji wa vitamini D
- Husaidia pia katika kuthibiti na kurekebisha shinikizo la damu mwilini (blood pressure)
Utengenezaji wa mkojo
Kwa kawaida damu inayozunguka mwilini hatimaye huingia kwenye figo kwa ajili ya kuchujwa, kutoa uchafu pamoja na sumu nyingine zisizohitajika mwilini. Kitendo hiki cha utengenezaji mkojo hufanyika katika hatua kuu zifuatazo;
- Hatua ya kwanza ni uchujaji. Damu kutoka nje huingia ndani ya mafigo na kupita kwenye glomeruli, lenye umbo kama chekeche/chujio ambalo limeundwa na mishipa mingi midogo ya damu iliyojizungusha pamoja. Vitu mbali mbali, maji pamoja na sumu zilizo katika damu inayopita kwenye vimishipa hivi na kisha kuingia katika mirija mingine mikubwa kwa ajili ya uchujaji zaidi.
- Mirija inayofuata huendelea kuchuja damu na kunyonya baadhi ya vitu vilivyo chujwa kimakosa kuvirudisha mwilini, mpaka kiasi sahihi cha uchafu kinachotakiwa kuchujwa kinapokuwa kimefikiwa.
- Mara baada ya mkojo kutengenezwa na kutolewa kwenye figo, husafiri kuingia kwenye kibofu cha mkojo kwa kupita kwenye mirija ijulikanayo kama ureta. Kutoka kwenye kibofu, mkojo hutolewa nje ya mwili kupitia kwenye mrija wa urethra.
Figo kushindwa kufanya kazi (Renal Failure/ Kidney Failure)
Kushindwa kufanya kazi kwa figo hutokea iwapo sehemu ya figo au figo lote litapoteza uwezo wake wa kuchuja maji na uchafu kutoka katika damu na kutengeneza mkojo. Kitendo hiki husababisha kusanyiko la uchafu pamoja na sumu kadhaa katika damu ambazo ni hatari kwa afya ya mhusika.
Aina za figo kushindwa kufanya kazi
Figo kushindwa kufanya kazi kumeganyika katika makundi yafuatayo
- Figo kushindwa kufanya kazi kwa ghafla (Acute Renal Failure (ARF) au Acute Kidney Failure (AKF).
- Figo kushindwa kufanya kazi kwa kiasi (Mild renal/kidney insufficiency)
- Tatizo sugu la figo kushindwa kufanya kazi (Chronic renal failure)
Figo kushindwa kufanya kazi kwa ghafla (Acute Renal Failure (ARF)
Hii ni hali inayotokea kwa ghafla, na kudumu kwa saa chache mpaka siku chini ya 14, na kusababisha ongezeko la kiwango cha creatinine na urea katika damu. Hali hii huwapata karibu asilimia 5% ya wagonjwa waliolazwa hospitali kwa sababu ya matatizo mbalimbali. Aidha hali hii hutokea zaidi kwa wagonjwa mahututi na wale wanaohitaji uangalizi wa kipekee, yaani waliolazwa ICU.
Katika makala hii tutatumia zaidi kifupisho cha ARF.
Visababishi na aina za ARF
Visababishi (au aina) vya ARF vinaweza kugawanywa katika makundi makuu matatu:
- Matatizo yanayoathiri mtiririko wa damu kabla ya kuingia katika figo (Prerenal causes/failure)
- Matatizo ndani ya figo lenyewe yanayozuia na kuathiri uchujaji wa damu au uzalishaji wa mkojo (Renal causes/failure)
- Matatizo yanayoathiri mtiririko wa mkojo nje ya figo (Postrenal causes/failure)
Matatizo yanayoathiri mtiririko wa damu kabla ya kuingia katika figo (Prerenal causes/failure)
Aina hii hutokea kwa takribani asilimia 60 mpaka 70 ya ARF zote. Katika kundi hili, figo hukosa damu ya kutosha kwa ajili ya kuchuja na hatimaye hushindwa kufanya kazi yake ipasavyo. Mambo yanayoweza kusababisha prerenal failure ni pamoja na:
- Upungufu wa maji mwili unaosababishwa na kutapika kupita kiasi, kuharisha, au kupoteza damu kupita kiasi (kwa sababu ya ajali au kuumia)
- Kuvurugika kwa mtiririko wa damu inayoingia kwenye figo kwa sababu ya:
- Kushuka kwa ghafla kwa shinikizo la damu kwa sababu ya kupoteza damu nyingi wakati wa upasuaji mkubwa, kuumia au kuungua sehemu kubwa ya mwili, au maambukizi katika mfumo wa damu (sepsis) yanayoweza kufanya mishipa ya damu kutanuka na kushusha shinikizo la damu
- Kuziba au kusinyaa kwa mishipa inayopeleka damu kwenye figo
- Moyo kushindwa kufanya kazi (heart failure) au shambulio la moyo (heart attack) linalosababisha kushuka kwa shinikizo la damu
- Ini kushindwa kufanya kazi (liver failure) kunakoweza kusababisha mabadiliko katika mfumo wa homoni zinazoathiri shinikizo la damu pamoja na mtiririko wa damu kwenda kwenye figo.
Mwanzoni kabisa mwa pre-renal failure huwa hakuna athari yoyote inayotokea kwenye figo, na mara nyingi, figo laweza kurudi katika hali yake ya kawaida iwapo chanzo cha tatizo kitagunduliwa na kushughulikiwa ipasavyo.
Matatizo ndani ya figo lenyewe yanayozuia na kuathiri uchujaji wa damu au uzalishaji wa mkojo (Renal causes/failure)
Mambo yanayosababisha madhara katika figo husababaisha karibu asilimia 25 mpaka 40 ya vyanzo vyote vya ARF. Visababishi vilivyo katika kundi hili hujumuisha vile vinavyoathiri uchujaji, mtiririko wa damu ndani ya figo na seli za figo zinazoshughulika na uchujaji na ufyonzaji wa chumvi na maji.
Visababishi hivyo ni pamoja na:
- Magonjwa katika mishipa ya damu
- Kuwepo kwa damu iliyoganda ndani ya mishipa ya damu inayopita katika figo
- Ajali/Kuharibika kwa tishu na seli za figo
- Magonjwa ya mzio katika glomeruli na figo kwa ujumla (glomerulonephritis). Magonjwa yanayoweza kusababisha hali hii ni pamoja na maambukizi (infection) ya bacteria jamii ya streptococci.
- Magonjwa ya mzio katika nyama za figo (acute interstitial nepthritis). Mambo yanayoweza kusababisha hali hii ni pamoja na matumizi ya baadhi ya madawa kama vile Aspirin, Ibuprofen (Brufen), baadhi ya antibiotics, na baadhi ya dawa za kutoa maji mwilini (antidiuretics); magonjwa kama vile saratani ya damu (leukemia), lupus na lymphoma. Magonjwa ya mzio katika nyama za figo husababisha madhara katika seli zinazohusika na uchujaji na ufynzaji wa chumvi na maji.
- Magonjwa ya ukosefu wa damu katika mirija ya figo (acute tubular necrosis) ambayo hufanya seli na tishu za mirija hii kufa na hivyo mirija kushindwa kufyonza chumvi na maji kuyarudisha mwilini. Mambo yanayosababisha hali hii ni pamoja na shock (upungufu wa damu kuingia kwenye figo), matumizi ya madawa kama vile baadhi ya antibiotiki, sumu, dawa zinazotumika viwandani na kwenye x-rays na baadhi ya madawa yanayotumika kutibu saratani.
Matatizo yanayoathiri mtiririko wa mkojo nje ya figo (Postrenal causes/failure)
Mambo yanayosababisha hali hii huchangia kati ya silimia 5 mpaka 10 ya vyanzo vyote vya ARF. Postrenal failure wakati mwingine huitwa pia obstructive renal failure kwa sababu husababishwa na mambo yanayozuia utoaji wa mkojo nje ya figo.
Kuziba kwa ureta moja ama zote mbili kunaweza kusababishwa na:
- Vijiwe figo (renal stones)
- Saratani ya viungo vya njia ya mkojo au viungo vilivyo karibu na njia ya mkojo kiasi cha kuzuia mkojo kutoka nje ya figo
- Matumizi ya baadhi ya madawa
Kuziba kwa njia ya mkojo katika eneo la kibofu cha mkojo kunaweza kutokana na:
- Kijiwe kibofu (bladder stone)
- Kuvimba kwa tezi dume (hii ni kwa wanaume)
- Kuwepo kwa damu iliyoganda katika kibofu
- Saratani ya kibofu cha mkojo
- Matatizo ya mfumo wa fahamu yanayoathiri utendaji kazi wa kibofu cha mkojo
Tafsiri nyingine ya ARF
Wagonjwa wa ARF wanaweza kupata mkojo kidogo sana au wasipate kabisa., au wanaweza kuwa na ongezeko la creatinine kwa kasi ya kutisha au kwa kasi ndogo sana. Hali hizi zinaweza pia kutumika kutoa tafsiri nyingine ya maana ya ARF.
Mtu anayetoa kiasi cha mkojo chini ya 400mL kwa siku hujulikana kama ana oliguria, na huchukuliwa kuwa ana hali mbaya ya kutoweza kupona.
Mtu anayetoa mkojo chini ya 100mLkwa siku husemwa ana Anuria, ambayo kama imetokea ghafla, huashiria kuwepo kwa tatizo la kuziba kwa mirija inayotoa mkojo kwenye figo zote mbili, na mara niyingi hali hii ni ya hatari zaidi. Tafsiri hii husaidia sana katika kuamua aina ya matibabu na muda wa kumpatia mgonjwa matibabu ili kuepusha madhara zaidi yanayoweza kumpata.
Dalili za ARF
Katika hatua za mwanzo mwanzo, baadhi ya waathirika wanaweza wasioneshe dalili zozote za tatizo hili. Dalili ni kama
- Kupungua kwa uzalishaji mkojo
- Kuvimba mwili
- Kupoteza umakini
- kuchanganyikiwa
- Uchovu
- Kulegea mwili
- Kichefuchefu na kutapika
- Kuharisha
- Maumivu ya tumbo
- Kuhisi ladha ya chuma na uchachu mdomoni
- Na katika hatua za mwisho kabisa, mgonjwa anaweza kupata degedege na hatimaye kupoteza fahamu (coma).
Vipimo na uchunguzi
Kama ilivyoainishwa hapo juu kuwa baadhi ya wagonjwa wanaweza wasiwe na dalili zozote za tatizo hili. Hata wale wenye kuonesha dalili, zinaweza zisiwe mahsusi (non-specific). Uchunguzi wa mwili unaweza usioneshe tatizo lolote lile, au kukawa na dalili chache sana ambazo zinaweza zisimsaidie sana daktari kufikia uamuzi.
Baadhi ya vipimo vinavyoweza kugundua uwepo wa ARF ni pamoja na
- Kipimo cha utendaji kazi wa figo (Renal function tests) ambacho husaidia kuchunguza kiwango cha urea (blood urea nitrogen (BUN) katika damu. Aidha husaidia pia kuchunguza ongezeko la kiwango cha creatinine katika damu.
- Uchunguzi wa kiwango cha madini mbalimbali katika damu (blood electrolytes)
- Uchunguzi wa damu (Full Blood Picture): Husaidia kuonesha uwepo wa maambukizi ya bacteria na/au upungufu wa damu mwilini (anaemia)
- Kupima kiasi cha mkojo kinachotolewa na mgonjwa katika masaa 24
- Uchunguzi wa mkojo (Urine analysis): Rangi ya mkojo, kiasi cha electrolytes, uwepo wa usaha au damu au casts.
- Ultrasound ya figo na kibofu cha mkojo
- Renal biopsy.
Matibabu ya ARF
Matibabu ya ARF hutegemea kwanza chanzo chake na pili ukubwa wa tatizo. Kujua chanzo cha tatizo husaidia kufahamu ni aina gani ya matibabu yanayohitajika wakati kufahamu ukubwa wa tatizo huathiri uchaguzi wa aina ya matibabu na hata hitaji la kufanya dialysis. Hata hivyo inashauriwa sana kumpeleka mgonjwa kwa daktari bingwa wa magonjwa ya figo (nephrologist) kwa matibabu zaidi.
Kulingana na chanzo cha ARF, baadhi ya matibabu yanayoweza kufanyika, hutolewa yakiwa na lengo la:
- Kurekebisha kiasi cha upotevu wa maji mwilini ambapo mgonjwa hupewa i.v fluids pamoja kurekebisha kiasi cha madini (electrolytes) kilichopotea
- Kupunguza au kuzuia ongezeko la maji kwa wagonjwa ambao figo zao zimeshindwa kabisa kutoa maji nje ya mwili
- Kuongeza uwezo wa moyo kufanya kazi vizuri au kuongeza shinikizo la damu husaidia kuongeza mtiririko wa damu kwenda kwenye figo
- Kurekebisha kiasi cha madini mwilini kitendo ambacho husaidia mwili kufanya kazi zake vema
Dialysis
Iwapo pamoja na matibabu hayo, figo za mgonjwa zinaendelea kudorora, mgonjwa hana budi kufanyiwa dialysis. Dialysis ni kitendo cha kutoa uchafu na maji yasiyohitajika katika damu. Kitendo hiki hufanywa kwa kupitia mishipa ya damu iliyo chini ya ngozi (hemodialysis) au kwa kupitia tumboni (peritoneal dialysis). Katika hemodialysis mirija hii huunganiswa kwenye mashine ambayo hufanya kazi kama figo. Damu kutoka kwa mgonjwa huingia katika mashine kisha huchujwa ili kuondoa sumu, uchafu pamoja na maji yasiyohitajika kabla ya kurejeshwa tena mwilini.
Kitendo hiki hufanyika angalau mara mbili mpaka tatu kwa wiki, na kwa kiasi fulani ni ghali na si watu wote wa kipato cha chini wanaoweza kumudu gharama zake.
Katika peritoneal dialysis, uchafu pamoja na maji kutoka katika mzunguko wa damu huingia katika nafasi inayotenganisha tumbo na utando wake (peritoneal space), huchujwa kwenye utando huo kisha hutolewa kupitia sindano maalum (catheter ) iliyowekwa juu ya ngozi na kuingia ndani ya tumbo (peritoneal cavity).
Matarajio
Wagonjwa wengi wenye ARF hupona bila hata kuhitaji dialysis mara tu chanzo cha tatizo kinapogundulika na kushughuikiwa mapema. Hata hivyo wakati mwingine, pamoja na matibabu, baadhi ya figo hushindwa kurudia kufanya kazi kwa ufanisi wake wa awali. Watu kama hawa hawa wanahitaji kufuatiliwa kwa ukaribu na umakini mkubwa.
Kinga ya ARF
Inashauriwa
- kufanya uchunguzi wa figo walau mara moja kila mwaka. Hii husaidia kuchunguza utendaji wa figo na hivyo kuepuka madhara kabla hayajatokea.
- Kunywa maji kwa wingi ili kuyafanya mafigo yatende kazi zake kwa ufanisi.
- Kuepuka matumizi ya vitu ama madawa yanayoweza kuathiri nyama, seli au tishu za figo. Ni vema kutumia dawa pale tu unaposhauriwa na daktari.
- Watu wenye hatari ya kupata tatizo sugu la kushindwa kufanya kazi kwa figo (Chronic Renal Failure) wanashauriwa kufanya vipimo na cuhunguzi mara kwa mara
- Muone mtaalamu wa afya mara tu uonapo dalili za kuwepo kwa shida katika kukojoa au uonapo damu katika mkojo
Maambukizi ya njia ya mkojo (UTI) husababishwa na vimelea kitaalamu hujulikana E. Coli. Vimelea hawa huishi huishi kwenye mfumo wa chakula bila kuleta madhara yoyote wawapo humo, ila wakiingia kwenye njia ya mkojo huleta maambukizi na kusababishwa ugonjwa wa UTI.
Kutokana na sababu za kimaumbile, Wanawake huathirika zaidi na ugonjwa wa UTI kuliko wanamume, hii ni kwa kwasababu kuna ukaribu zaidi katika njia hizi mbili za chakula na mkojo. Na pale mtu anaponawa baada ya haja kubwa ni rahisi zaidi kuhamisha vimelea hivi vya E. Coli kwenye njia ya mkojo pale ambapo hujifuta kuelekea mbele. Na ndiyo sababu, kwa wanawake, hushauriwa kunawa kuanzia mbele kuja nyuma. Endapo utanawa kuanzia nyuma kuja mbele, kuna uwezekano wa kuhamisha vimelea hivi ambavyo husambaa hadi kwenye kibofu, na endapo hautotibiwa vyema, basi hupanda hadi kwenye figo.
Pia, Wanawake huathiriwa sana na UTI kwa sababu wana njia fupi ya mirija ya mkojo (urethra) ambayo, inawapa bakteria wa UTI urahisi wa kusafiri hadi kwenye kibofu cha mkojo. Kujamiiana pia kunaweza kunaweza kupelekea kupata bakteria wanaosababisha UTI. Matumizi ya vipandikizi vya kuzuia mimba vinavyowekwa kwenye shingo ya uzazi huongeza hatari ya kupata UTI. Magonjwa kama kisukari na matatizo ya kimaumbile katika mfumo wa mkojo huongeza asilimia za kupata UTI.
Dalili za maambukizi ya njia ya mkojo
- Maumivu wakati wa haja ndogo, na hisia ya mkojo kuchoma choma
- Kubanwa na mkojo mara kwa mara
- Maumivu ya kiuno na maumivu ya chini ya kitovu
- Mkojo wa njano sana, na muda mwingine unatoa harufu
- Uchovu
- Homa
- Kuna baadhi ya watu hawawi na dalili yoyote (asymptomatic bacteriuria)
- Kukosa hamu ya kula,Kichefuchefu na kutapika.
Upungufu wa damu mwilini au Anemia ni miongoni mwa magonjwa yanayosumbua watu wengi duniani. Anemia humaanisha kupungua kwa kiwango cha chembechembe nyekundu za damu (RBC’s) katika mzunguko wake, au kupungua kwa wingi wa hemoglobin kwenye damu.
Kazi ya hemoglobin ambayo hupatikana ndani ya chembechembe nyekundu za damu ni kubeba gesi ya oksijeni kutoka katika mapafu na kusambaza kwenye tishu. Kwa sababu hiyo upungufu wa damu husababisha ukosefu wa hewa muhimu ya oksijeni katika viungo au hypoxia.
Kwa mujibu wa shirika la Afya duniani (WHO), viwango vya hemoglobini hutofautiana kati ya jinsia moja na nyingine, na kati ya nchi au eneo na eneo. Hata hivyo, iwapo nchi zote zitazingatia viwango hivi vya WHO, kunaweza kutokea mkanganyiko hususani kwa nchi zinazoendelea kama za Afrika hivyo basi ili kuepuka hali hiyo Wizara za afya za nchi husika zimejiwekea viwango vyao kutokana na mazingira ya nchi zao.
Kwa mujibu wa takwimu za WHO, na kulingana na jinsia, mtu aliye na chini ya viwango vifuatavyo huhesabika kuwa na upungufu wa damu, kwa wanaume chini ya 13g/dl, wanawake wasio wajawazito chini ya 12g/dl wakati wanawake wajawazito na watoto ni chini ya 11g/dl.
Upungufu wa damu husababishwa na nini?
Mambo yanayoweza kusababisha upungufu wa damu yanaweza kugawanywa katika makundi makuu matatu, ambayo ni:
- Kupungua kwa uzalishwaji wa chembe nyekundu za damu yaani impaired production of rbcs kunakoweza kutokea iwapo kuna upungufu wa madini muhimu ya chuma (iron deficiency) hali ambayo husababishwa na mtu kuwa na minyoo aina ya hookworms au mtu kuwa na vidonda vya tumbo; upungufu wa vitamin hasa vitamin B12 pamoja na upungufu wa folic acid; na magonjwa sugu ya figo (chronic renal failure)
- Kuongezeka uharibifu wa chembe nyekundu za damu kuliko kawaida yaani increased destruction of rbcs. Hali hii huitwa hemolytic anemia ambayo inaweza kutokea iwapo mtu ana kasoro katika umbo la chembe zake nyekundu za damu kwa mfano iwapo ana magonjwa ya hereditary spherocytosis au sickle cell; aliongezewa damu isiyoendana na kundi lake yaani blood transfusion reaction; ana malaria, au saratani ya damu kama vile chronic lymphocytic leukemia.
- Kupoteza damu yaani blood loss ambayo yaweza kusababishwa na mambo kama ajali; kupoteza damu wakati wa upasuaji; na kupoteza damu kunakotokea kwa wanawake mara baada ya kujifungua au postpartum hemorrhage (PPH).
- Sababu nyingine zinazoweza kusababisha upungufu wa damu mwilini ni pamoja na kuungua (burns); matumizi ya dawa au kemikali zinazoathiri sehemu laini ya mifupa inayohusika na uzalishaji wa chembe nyekundu za damu (bone marrow); magonjwa yanayosababisha kuharibika kwa chembe nyekundu za damu kabla ya muda wake kama vile thrombocytopenic purpura na hemolytic uremic syndrome
Dalili za Anemia ni zipi?
Kwa ujumla dalili za upungufu wa damu ni pamoja na
- Mwili kuwa mchovu au mlegevu
- Kupungua na kukosekana kwa umakini
- Mgonjwa kushindwa kupumua vizuri hasa baada ya kutoka kufanya kazi nzito au mazoezi
- Mapigo ya moyo kwenda haraka
- Kucha kuwa na umbo la kijiko (Koilonchyia) na kukatika kirahisi. Hali hii hutokea kwa wenye upungufu wa madini ya chuma.
- Kuwa na manjano (jaundice) kwenye macho, ngozi na sehemu nyingine za mwili kutokana na kuongezeka kwa uharibifu wa chembe nyekundu za damu.
- Wakati mwingine, iwapo anemia ni kali, mgonjwa anaweza pia kuwa na dalili za moyo kushindwa kufanya kazi (heart failure) kama vile kuvimba miguu, au kushindwa kupumua wakati wa kulala bila kuinua kitanda (flat)
- Baadhi ya wagonjwa wenye anemia inayotokana na upungufu wa madini ya chuma mwilini hupendelea kula vitu kama udongo, chaki, penseli, mchele mbichi, au vipande vya barafu, hali ambayo kitaalamu huitwa PICA.
Vipimo na Uchunguzi:
Vipimo kwa ajili ya tatizo hili vimelenga kutambua iwapo mgonjwa ana upungufu wa damu pamoja na kutambua chanzo chake. Vipimo hivyo ni
- Kupima damu na viainishi vyake (complete blood count/full blood picture with red cell indices) kama vile MVC, MCH na MCHC.
- Kuchunguza damu kwenye darubini (peripheral blood smear) ambayo husaidia kugundua iwapo kuna tatizo kwenye umbo la chembe nyekundu za damu.
- Hemoglobin electrophoresis
- Sickling test iwapo mgonjwa anahisiwa kuwa na ugonjwa wa sickle cell
- Kuchunguza choo (stool examination) husaidia kugundua uwepo wa minyoo (hookworms)
- Kuchunguza mkojo (urine examination)
- Kucuhunguza uwepo wa vidonda vya tumbo kwa kutumia Endoscopy na vipimo vya barium
- Kuchunguza sehemu ya mifupa inayozalisha chembe nyekundu za damu (bone marrow examination)
Matibabu ya Upungufu wa damu
Matibabu ya upungufu wa damu hutegemea kiwango cha upungufu (ukubwa wa tatizo) na chanzo chake. Kulingana na chanzo, matibabu yanaweza kujumuisha
- Lishe yenye virutubisho muhimu kwa ajili ya wenye upungufu wa madini ya chuma, vitamin B12, na folic acid. Vyakula kama mboga za majani, nyama, na matunda hushauriwa sana.
- Matumizi ya dawa za corticosteroids hasa kwa wagonjwa wenye autoimmune hemolytic anemia
- Kuacha matumizi ya dawa au kemikali zenye kuathiri sehemu za mifupa zinazohusika na uzalishaji chembe za damu
- Kuongezewa damu kwa wale walio poteza kiasi kikubwa cha damu au wale wenye dalili za moyo kushindwa kufanya kazi.
- Kwa wenye minyoo ya hookworms hupewa dawa za kuua na kuondoa minyoo mwilini.
- Kutibu malaria ipasavyo
- Kutibu vidonda vya tumbo kwa wenye tatizo hili
Jinsi ya kuzuia upungufu wa damu: Namna ya kuzuia upungufu wa damu ni pamoja na kujitahidi kula mlo kamili wenye mchanganyiko wa nyama, mboga za majani, maziwa na matunda; kutambua dalili na kutibu haraka magonjwa yawezayo kuleta upungu wa damu; pamoja na kuwapa mama wajawazito vidonge vyenye madini ya chuma na folic acid
Katika sehemu ya kwanza ya makala hii ya maambukizi ya fangasi, tuliangalia aina za fangasi, watu waliopo kwenye hatari ya kupata maambukizi ya fangasi na aina ya maambukizi ya fangasi. Katika sehemu hii ya pili na ya mwisho katika muendelezo wa makala hii, tutaangalia maambukizi ya fangasi kwenye damu yaani systemic mycoses.
Systemic Mycoses
Ni maambukizi ya fangasi kwenye damu ambayo huanzia kwa fangasi kuvamia mapafu ya mtu.Maambukizi haya yamegawanyika katika sehemu kuu mbili;
- Maambukizi ya fangasi kutokana na fangasi wa kawaida kwa watu wenye afya njema (Systemic mycoses due to primary pathogens)
- Maambukizi ya fangasi kwenye damu kutokana na fangasi nyemelezi kwa watu wenye upungufu wa kinga mwilini (Systemic mycoses due to opportunistic pathogens)
Maambukizi ya fangasi kutokana na fangasi wa kawaida kwa watu wenye afya njema (Systemic mycoses due to primary pathogens)
Maambukizi haya ya fangasi huanzia kwenye mapafu na kusambaa kwenye viungo vingine vya mwili.Yafuatayo ni maambukizi ya fangasi kwenye damu yanayoonekana sana kwa wagonjwa nayo ni;
- Histoplasmosis
- Blastomycosis
- Coccidioidomycosis
Histoplasmosis
Husababishwa na fangasi Histoplasma Capsulatum, ambao huishi kwenye mazingira hasa kwenye mchanga na mtu huweza kupata maambukizi ya fangasi hawa kwa kuvuta hewa yenye mazalia ya fangasi (Fungal spores).Watu wenye maambukizi haya huweza kuambukiza watu wengine au hata kuambukiza wanyama. Maambukizi ya histoplasmosis ni hatari sana kwa watu wenye kinga dhaifu mwilini hasa kama yatasambaa kwenye viungo vingine vya mwili.
Dalili na Viashiria ya maambukizi ya Histoplasmosis
- Homa kali
- Uchovu
- Kutetemeka (Chills)
- Maumivu ya kichwa
- Maumivu ya kifua
- Maumivu ya mwili (Body aches)
Vipimo vya uchunguzi
- Uchunguzi wa maabara kwa kutumia hadubini
- Kuotesha fangasi maabara
- Ugunduzi wa surface markers za fangasi aina ya Histoplasma Capsulatum kwenye mkojo
- Vipimo vya damu vya kuangalia jinsi kinga za mwili zinavyojitahidi kukabiliana na maambukizi haya (Antibody response to histoplasma)
Tiba ya Histoplasmosis
- Mara nyingi maambukizi haya hupona yenyewe kwa wale wanaopata maambukizi ya wastani
- Kwa wale wenye kupata maambukizi hatari, uhitaji matibabu ya dawa za kutibu fangasi
Blastomycosis
Husababishwa na fangasi aina ya Blastomyces dermatitidis.Maambukizi haya huathiri mbwa, binadamu, simba, farasi nk. Blastomycosis huweza kuenezwa kutoka kwa mtu mmoja kwenda kwa mtu mwingine au kutoka kwa mnyama kwenda kwa binadamu.
Dalili na Vishiria vya Blastomycosis
- Homa kali inayoambatana na mtetemo (Chills)
- Maumivu ya kifua
- Kukohoa
- Kushindwa kupumua vizuri
- Maumivu ya misuli (Muscle aches)
- Maumivu ya viunganishi vya mifupa (Joint pain)
Vipimo vya Uchunguzi
- Kuoteshwa kwa fangasi maabara (Culture)
- Kuchunguza tishu maabara kwa kutumia hadubini
- Kipimo cha antigen test - Kinaweza kugundua uwepo wa fangasi kwa kupima mkojo au damu (Serum)
Tiba ya Blastomycosis
- Dawa za kutibu fangasi – Hutumika kwa muda mrefu
Ni pale ambapo kunakuwa na mkusanyiko wa maji kati ya kuta mbili zinazozunguka mapafu. Kujaa huku kwa maji husababisha mgonjwa kupata shida ya kupumua vizuri.
Je mapafu kujaa maji husababishwa na nini?
Sababu za Mapafu kujaa maji zinaweza kuelezewa kutokana na aina ya maji yaliyojaa:
- Transudate – hapa maji huliki kutoka kwenye mishipa ya damu na kuingia kwenye mapafu mfano kwenye magonjwa yafuatayo:
- Moyo kushindwa kufanya kazi kwa ufanisi (congestive cardiac failure)
- Ini kushindwa kufanya kazi kwa ufanisi (liver failure)
- Figo kushindwa kufanya kazi kwa ufanisi (renal failure)
- Exudate – hapa maji hujaa kutokana na kuta zinazonguka mapafu kitaalamu pleura zinapovimba au kutokana na magonjwa ya mapafu mfano:
- Kansa ya pafu au ya titi
- Lymphoma
- Kifua kikuu
- Vichomi
- SLE
- Figo kushindwa kufanya kazi kwa ufanisi
- Asbestosis
- Majipu ndani tumbo
Dengue ni ugonjwa unaosababishwa na virusi viitavyo Dengue vinavyosambazwa na mbu aina ya Aedes . Mbu huyu anayeambukiza homa ya dengue hupendelea kuishi karibu na makazi ya watu na huweza kuuma binadamu mchana na usiku. Ugonjwa huu huathiri sana nchi za tropiko kama Amerika ya kusini na Africa. Ni moja kati ya homa kali inayodhoofisha na kuambatana na maumivu makali. Kwa sasa, hakuna kinga ya homa ya dengue, njia pekee ya kuepuka ugonjwa huu ni kuzuia kuumwa na mbu anayesambaza homa ya dengue.
Je ni wapi homa hii upatikana zaidi duniani?
•India
•China
•Visiwa vya pasifiki
•Mexico
•Afrika
Dalili za homa ya dengue
•Homa kali ya ghafla
•Maumivu makali ya kichwa
•Macho kuuma
•Maumivu ya viungo
•Kichefuchefu
•Kutapika
•Vipele ambavyo hutokea siku nne baada ya homa kuanza
•Kutoka damu puani, kwenye fizi na kuchubuka kirahisi
Mara nyingi dalili huwa sio kali na wengi hudhania ni homa ya mafua au maambikizi mengine ya virusi. Dalili hizi huanza kutokea baada ya wiki mbili, lakini kwa wengi huchukua wiki moja ya kwanza na tayari utaanza kuona dalili za dengue.
What is Basic life support?
Basic life support (BLS) is the provision of initial care for an illness or injury, commonly known as first aid. First aid is usually performed by a non-expert person to a sick or injured person until definitive medical treatment can be accessed. Certain self-limiting illnesses or minor injuries may not require further medical care past the first aid intervention. First aid generally consists of a series of simple and in some cases, potentially life-saving techniques that an individual can be trained to perform with minimal equipment.
Why do we provide initial care for illness or injury?
The key aims of first aid can be summarized in three key points:
- Preserve life - the overriding aim of all medical care, including first aid, is to save lives
- Prevent further harm - also sometimes called prevent the condition from worsening, this covers both external factors, such as moving a patient away from any cause of harm, and applying first aid techniques to prevent worsening of the condition, such as applying pressure to stop a bleed becoming dangerous.
- Promote recovery - first aid also involves trying to start the recovery process from the illness or injury, and in some cases might involve completing a treatment, such as in the case of applying a plaster to a small wound
Do you require any skills to perform BLS?
Yes. However you don’t have to go to the medical school to know these skills. Any person can be trained and perform these skills. Certain skills are considered essential to the provision of first aid and are taught ubiquitously. Particularly the "ABC"s of Cardiopulmonary resuscitation (CPR), which focuses on critical life-saving intervention, must be rendered before treatment of less serious injuries. ABC stands for Airway, Breathing, and Circulation. In other school of thought there is an addition of fourth step of "D" for Deadly bleeding or Defibrillation, while others consider this as part of the Circulation step. Variations on techniques to evaluate and maintain the ABCs depend on the skill level of the first aider. Once the ABCs are secured, first aiders can begin additional treatments, as required.
What is CPR?
CPR stands for cardiopulmonary resuscitation (cardio- means heart, pulmonary means lungs), is an emergency procedure which is attempted in an effort to return life to a person in cardiac arrest (cessation of normal circulation of the blood due to failure of the heart to contract effectively). It is indicated in those who are unresponsive with no breathing or only gasps. It may be attempted both in and outside of a hospital.
CPR involves chest compressions at a rate of at least 100 per minute in an effort to create artificial circulation by manually pumping blood to the heart, brain and other vital organs. In addition the rescuer may provide breaths by either exhaling into their mouth (mouth-to-mouth breathing) or utilizing a device (mouth piece) that pushes air into the lungs. The process of externally providing ventilation is termed artificial respiration. Mouth-to-mouth breathing is a quick, effective way to provide oxygen to the victim.

Current recommendations place emphasis on high quality chest compressions over artificial respirations and a method involving only chest compressions is recommended for untrained rescuers. The victim should be laid on a hard surface for maximum efficiency of chest compressions. Compression-ventilation ratio for the lone rescue should be 30 compressions to 2 breaths.

Two rescuers should use a ratio of 15 compressions to 2 breaths for both adults and infants.

If the victim becomes responsive, s/he should be laid on recovery position.
Besides provision of basic life support to unresponsive victim, there are other conditions which require first aid. These include Choking, Bleeding, Fever, Burns, Snake /poisonous bites and fractures.
What is chocking?
Chocking occurs when there is a foreign-body airway obstruction. Early recognition of airway obstruction is the key to successful outcome. The signs of airway obstruction may range from weak ineffective cough, high-pitched noise, increased respiratory difficulty, unable to speak and unable to move air. The public should use the universal sign to indicate the need for help when chocking and this involves clutching the neck with the thumb and fingers.

Relief of chocking involves the use of abdominal thrusts commonly known as the Heimlich maneuver.

This can be used in both adults and children. However the Heimlich maneuver is not used to relieve choking in infants. The relief of chocking in infants is done by back slaps and chest thrust as shown in the figure below.

If the chocking individual becomes unresponsive, the rescuer should perform CPR.
What is bleeding and its first aid?
Bleeding occurs when there is loss of certain amount of blood. Severe bleeding refers when there is large volume of blood lost. Bleeding can be caused by many things, for instance cuts, injuries like scalp wound, tooth extraction, accidents/falls etc.
The first aid for a bleeding person, depending on the type and site of bleeding, involves resting/lying down, slightly elevate legs, if possible elevate the affected area, remove any visible debris and using a clean cloth, apply a direct pressure on the wound/bleeding site. Apply pressure continuously for about 20 minutes and seek medical attention.
What are burns?
Burns can result from dry heat (fire), moist heat (steam, hot liquids), electricity, chemicals, or from radiation, including sunlight. The longer the skin is exposed to the burn source, the worse the burn can be.
Classification of burns
First-degree burns affect only the outer skin layer. The skin area appears dry, red, and mildly swollen. First-degree burns are painful and sensitive to touch. They should feel better in 1 to 2 days. They heal in about a week.
Second-degree burns affect the skin's outer and lower layers. The skin is painful, swollen, red, and has blisters. The skin also has a weepy, watery surface.
Third-degree burns affect the outer and deeper skin layers and organs below the skin. The skin appears black-and-white and charred. It swells. Tissue under the skin is often exposed. Third-degree burns may have less pain than first-degree or second-degree burns. Why? No pain is felt where nerve endings are destroyed. Pain may be felt around the margin of the burn, though.
For Severe Burns before Emergency Care
Remove the person from the source of heat. Keep the person's airway open. Remove hot or burned clothes that come off easily, not if they are stuck to the skin. Cover the burns loosely with clean cloths. Use direct pressure to control bleeding. Don't rub.
For First-Degree and Second-Degree Burns
Use cold water or cloths soaked in cold water on burned areas for 15 minutes or until the pain subsides. Do not use ice at all. Doing this could result in frostbite.
Cover the area loosely with a dry clean cloth, such as sterile gauze. Hold it in place by taping only the edges of the gauze. Don't use ointments. Aloe vera can be applied over closed skin 3 to 4 times a day. Don't break blisters. If they break on their own, apply an antibacterial spray or ointment or treatment prescribed by your doctor. Keep the area loosely covered with a sterile dressing.
Snake / poisonous bites
|
|
|
|||
If someone is bitten by a poisonous snake, the bitten area should be immobilized and the victim transported to a hospital as quickly as possible. The bitten area should be washed with soap and water. A wide constriction bandage (tourniquet) may be applied two to four inches upstream of the bitten area (if on an extremity) so long as the pressure is not too tight (one or two fingers should be able to slide under the band). Overly tight tourniquets should never be used as these can block arterial blood flow to the affected area and worsen tissue damage.
Incising (cutting) and suctioning the bite area has not been shown to be beneficial, but a venom extractor (found in commercial snake bite kits) may be helpful if it is applied to the area within five minutes of the bite and left in place for 30 minutes. Ice or cooling packs should never be applied to the area as these may result in greater harm, and incisions of the bitten area are also potentially harmful and have no benefit.
Most importantly, any victim of a venomous snake bite should be evaluated in an emergency medical care facility as soon as possible.
What is fever and its first aid?
Fever means a state of higher-than-normal body temperature. The normal body temperature is 37.0ºC. Fever indicates abnormal process in the body and when it is high, it can be life threatening, requiring more attention. Fever can be confirmed by the use of thermometer although sometimes feeling ones temperature by use of the hand can be applied. Causes of fever can be bacterial and viral infections, dehydration, childhood immunization etc. In most of the areas in Tanzania, the term ‘fever’ is misunderstood and used synonymously to mean malaria disease.
Although there are medications which usually lower the fever, there are other measures there can be taken so as reduce the body temperature of the victim. These include removing the excess clothing on the victim, sponging the body by luke warm water and provision of plenty of drinking fluids.